ПОДПИСАТЬСЯ НА РАССЫЛКУ
Шок в хирургии
Шок - это неспецифический фазово-протекающий прогрессирующий клинический синдром, характеризующийся общим тяжелым состоянием организма, снижением его жизнедеятельности, недостаточной циркуляцией крови, гипоксией, ухудшением обмена, чрезмерным напряжением регуляторных механизмов и постепенным нарушением функции и структуры органов и тканей вследствие серьезных расстройств микроциркуляции.
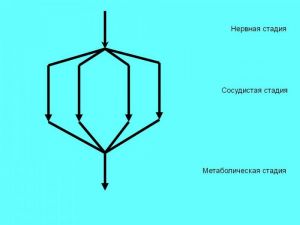
КЛИНИКО-ПАТОФИЗИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ШОКА В.К.Кулагин (1970), Х.П.Шустер (1981)
I. Нервная стадия
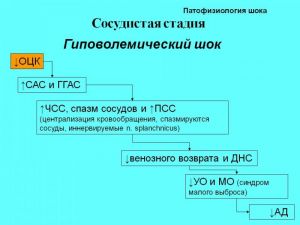
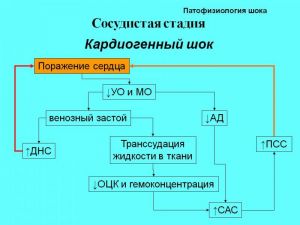
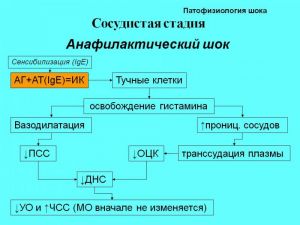
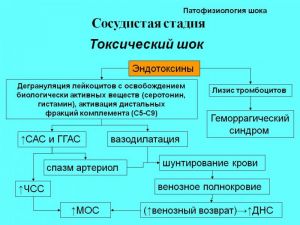
II. Сосудистая стадия
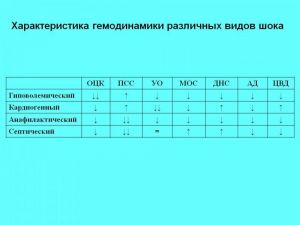
1. Гиповолемический (собств. гиповолемический, геморрагический, ожоговый)
2. Кардиогенный
3. Анафилактический
4. Септический (токсический)
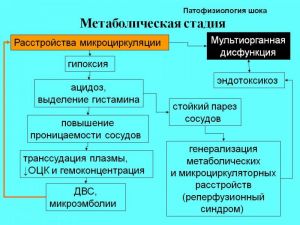
III. Метаболическая стадия
Нервная стадия
- Поток сверхсильных болевых и неболевых импульсов
- Первоначальная активизация коры и подкорковых центров
Активизация сосудодвигательного центра и симпато-адреналовой системы приводит к развитию гипердинамического типа кровообращения (↑ЧСС, ↑МОК, АД поддерживается на достаточном уровне).
Активация дыхательного центра сопровождается гиперпноэ.
- Последующее угнетение коры и подкорковых центров по принципу запредельного торможения.
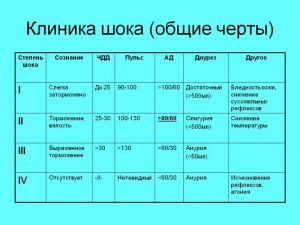
Клинические особенности различных форм шока
Травматический. Не имеет.
Геморрагический. Низкое ЦВД. Гемодилюция.
Ожоговый. Длительная эректильная фаза, гемоконцентрация, гипопротеинемия, миоглобинурия (при глубоких ожогах).
Собственно гиповолемический: резкое снижение тургора тканей, осиплость или исчезновение голоса, потеря массы.
Кардиогенный: боль в сердце, характерные ишемические и некротические изменения на ЭКГ, высокое ЦВД, цианоз, мраморность кожи, может сочетаться с отеком легких (резкая одышка, хрипы в легких).
Анафилактический: проявления гистаминемии - зуд, сыпь, отеки, чувство жара, бронхоспазм.
Гемотрансфузионный: гемоглобинурия, быстрое развитие ОПН.
Септический: длительное сохранение лихорадки, геморрагический синдром.
В диагностике шока в первую очередь учитывают его этиологию.
Стандартный мониторинг при шоке:
• Пульс на сонных и лучевых артериях, ЧСС, АД, ЦВД,
• ЧДД,
• почасовой диурез,
• термометрия,
• оксигемометрия,
• гемоглобин, эритроциты, гематокрит,
• показатели кислотно-основного баланса (рН, истинный бикарбонат, стандартный бикарбонат, сумма буферных систем, дефицит (или избыток) оснований).
ЛЕЧЕНИЕ ШОКА
1. Устранение шокогенного фактора, оказание первой помощи.
2. Блокада потока болевых и неболевых патологических импульсов
3. Устранение гемодинамических нарушений строго в соответствии с их патогенезом.
4. Борьба с реперфузионным синдромом (коррекция кислотно-основного состояния, водно-электролитного баланса, коррекция обмена веществ, детоксикация, лечение ДВС-синдрома, поддержание тонуса сосудов)
5. Устранение проявлений мультиорганной дисфункции.
Лечение гиповолемического шока:
1. Устранение кровотечения, термического фактора, доставка в ОРИТ.
2. Устранение боли (гипотермия, иммобилизация, анальгетики, наркоз смесью кислорода и закиси азота)
Восстановление ОЦК
- восстановление центральной гемодинамики (полиглюкин или производные ГЭК 400-1200 мл + изотонические солевые растворы 800-2000 мл)
- создание долговременного осмотического каркаса плазмы (альбумин 10-20% 200-300 мл, СЗП, продолжение инфузий декстранов)
- восстановление микроциркуляции и улучшение реологических свойств крови (реополиглюкин - 400-800 мл, антиагреганты - пентоксифиллин (трентал), дипиридамол)
- устранение спазма сосудов (клофелин, альфа- и бета- адреноблокаторы)
- введение жидкостей под контролем ЦВД (не допускать повышения выше 10 см вод ст) и почасового диуреза (достаточным считают уровень более 50 мл/ч). Общий объем инфузий зависит от дефицита ОЦК и не должен превышать 5000 мл.
- трансфузия переносчиков газов по показаниям
Борьба с реперфузионным синдромом
- Устранение ацидоза (4% раствор гидрокарбоната натрия 200-300 мл, желательно под контролем бикарбоната и дефицита оснований)
- Устранение водно-электролитных нарушений (инфузии солевых растворов, 5-10% глюкоза с инсулином (1ЕД на 4-5 граммов глюкозы) при гиперкалиемии).
- Детоксикация (гемодез), стимуляция диуреза (лазикс до 2 граммов, маннитол 10% 200-300 мл), энтеросорбция.
- Предупреждение и лечение ДВС-синдрома (гепарин 5000 Ед 2 р/сут подкожно; переливание корректоров коагуляционного гемостаза - СЗП; антиферментные препараты (инактиваторы ККС) - трасилил, контрикал, гордокс).
- Поддержка тонуса сосудов при их парезе в метаболическую стадию (мезатон; допамин)
Устранение проявлений мультиорганной дисфункции
- Применение кардиотонических препаратов (кордиамин, строфантин, коргликон)
- Устранение бронхоспазма (эуфиллин, изадрин). Кислородотерапия, ИВЛ при неэффективности функции внешнего дыхвния.
- Стимуляция диуреза (лазикс)
- Введение глюкокортикоидов (преднизолон, гидрокортизон 200-300 мг/сут) с целью устранения надпочечниковой недостаточности и мембраностабилизации, также обладают положительным инотропным эффектом, ингибируют ККС.
- Парентеральное питание
- Метаболическая терапия (витамины, АТФ, рибоксин)
1. Нитроглицерин под язык, покой, горизонтальное положение с опущенными ногами, доставка в ОРИТ .
2. Устранение боли (анальгетики (наиболее предпочтителен морфин, т.к. он снижает пред- и постнагрузку на сердце, но в тоже время при его назначении требуется контроль за функцией дыхания по причине возможного угнетения дыхательногго центра, наркоз смесью кислорода и закиси азота, НЛА, транквилизаторы, НПВС - аспирин)
Улучшение гемодинамики на основе рационального использования подорванных ресурсов сердца
- улучшение энергетики миокарда (оксигенотерапия, бета-адреноблогаторы (атенолол, метопролол, пропранолол, эсмалол (бревиблок)) для уменьшения потребности миокарда в кислороде и снятия спазма сосудов)
- лечение аритмий и нарушений проводимости
- реперфузия миокарда (фибринолизин, стрептокиназа, альтеплаза) имеет смысл только в первые 6 часов
- улучшение реологии крови (реополиглюкин, антиагреганты)
- снижение преднагрузки на сердце (расширение вен) - ниртаты (нитроглицерин в/в кап)
- снижение постнагрузки на сердце (снятие спазма артериолярного русла) - нитропруссид, клофелин, ганглиоблокаторы
- инфузионная терапия строго под контролем АД и ЦВД (поляризующая смесь + глюкокортикоиды). Одновременно рекомендуется проводить терапию диуретиками для стимуляции функции почек
- инотропная терапия - не является самостоятельным направлением, т.к. препараты увеличивают потребность миокарда в кислороде и обладают аритмогенным эффектом. При низком ПСС предпочтительны допамин (3,5,10) и добутамин. На короткое время возможно назначение строфантина, коргликона, милринона, кордиамина.
Лечение анафилактического шока
1. Прекращение введения аллергена (если введение было внутривенным - из вены не выходить!, если введение было внутримышечным или подкожным (укус) - ввести в зону такого введения 0,5мл 1% адреналина). Введение антигистаминных препаратов в высоких дозах (4-6ТД). К мерам первой помощи относится обеспечение проходимости верхних дыхательных путей (возможен отек гортани) - кониотомия, трахеотомия, интубация с последующей оксигенотерапией или ИВЛ.
2. Устранение боли
3. Поддержание тонуса сосудов и соответствия между их емкостью и ОЦК
- поддержание тонуса сосудов (1мл 1% адреналина + 400 мл полиглюкина + 100-150 мг преднизолона - наладить введение максимально быстро!!!)
- увеличение ОЦК (предпочтительны растворы декстранов)
Лечение септического шока
1. - Устранение септического очага (операция может быть выполнена только после полноценной предоперационной подготовки и стабилизации гемодинамики).
- Антибиотикотерапия максимальными дозами препаратов резерва согласно принципам. Эмпирическая терапия - монотерапия - тиенам, меронем, ванкомицин, сульперазон, комбинированная терапия - метронидазол + цефалоспорины III поколения (цефотаксим, цефоперазон, цефтазидим) или рифампицин (стафиликокк) или защищенные пенициллины (амоксиклав, уназин, аугментин) (Гр+ флора) + аминогликозиды (амикацин) (Гр- флора).
- Пассивная иммунизация (гипериммунные плазмы, гамма-глобулины)
- Детоксикация (инфузии, стимуляция диуреза, форсированный диурез, энтеросорбция, гемосорбция, плазмаферез, лимфосорбция, гемодиализ)
- Ингибирование биологически-активных систем (антигистаминные препараты, ингибиторы ККС - трасилил, контрикал, гордокс, глюкокортикоиды)
2. Обезболивание, НЛА, транквилизаторы
3. Улучшение гемодинамики на фоне интоксикации и высокой активности биологически-активных систем
- Восполнение ОЦК и улучшение реологии крови (декстраны, СЗП, солевые растворы)
- Кардиотонические препараты
- Поддержание тонуса сосудов (допамин)
Показания к операциям при шоке
1. Продолжающееся кровотечение, которое нельзя остановить другими методами
2. Асфиксия
3. Наличие септического очага при септическом шоке при стабилизации центральной гемодинамики.
Критерии выхода из шока
1. Стабильное АД более 110 мм рт ст
2. Стабильность сократительной функции миокарда (не чаще 100-110 уд/мин)
3. Достаточный диурез (более 50 мл/час)
4. Нормальная или повышенная температура тела
5. Отсутствие дыхательных расстройств
6. Отсутствие неврологических расстройств
7. Купирование ацидоза и ДВС-синдрома
8. Положительные значения ЦВД.
ОБНОВЛЕНИЯ
ПОДПИСАТЬСЯ НА РАССЫЛКУ
ПРЕДМЕТЫ
- Анатомия
- Акушерство и гинекология
- БЖД, медицина катастроф
- Биохимия
- Биология
- Гистология
- Гигиена
- Генетика
- Диетология
- Дерматовенерология
- Инфекционные болезни
- Культурология
- Лабораторная диагностика
- Летняя практика
- Лучевая диагностика
- Медицинская информатика
- Микробиология
- Неврология
- Общественное здоровье
- Общий уход
О НАС
«Dendrit» - информационный портал для медицинских работников, студентов медицинских ВУЗов, исследователей и пациентов.
Ваш источник новостей и знаний о здоровье.