ПОДПИСАТЬСЯ НА РАССЫЛКУ
Организация онкологической службы России
Продолжительность жизни жителей планеты
Япония – 80 лет ( 1 место )
………………..
США – 76 лет ( 13 место )
………………………….
Россия – 65,5 лет ( 64 место )
ПРИЧИНЫ СМЕРТИ
Начало ХХ века
Пневмония
Грипп
Туберкулез
Энтериты
Болезни сердца
Начало ХХI века
Болезни сердца
Злокачествен-ные опухоли
Кровоизлияния в мозг
Пневмония, грипп
Онкологическая заболеваемость
( прогноз – вновь выявленных больных, мировая статистика )
Годы
2000 г.
2010 г.
2020 г.
Кол-во больных
10 млн.
12 млн.
16 млн.
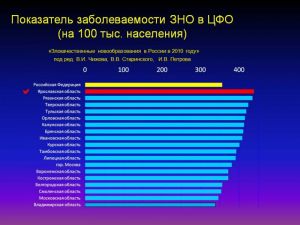
Показатель заболеваемости ЗНО в ЦФО
(на 100 тыс. населения)
«Злокачественные новообразования в России в 2010 году»
под ред. В.И. Чижова, В.В. Старинского, И.В. Петрова
Ранжирование злокачественных опухолей
Мужчины
Легкие
Желудок
Кожа
Простата
Ободочная кишка
Женщины
Молочная железа
Кожа
Желудок
Ободочная кишка
Тело амтки
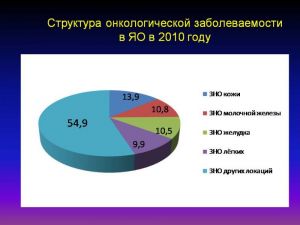
Структура онкологической заболеваемости
в ЯО в 2010 году
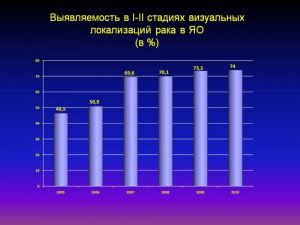
Выявляемость в I-II стадиях визуальных локализаций рака в ЯО
(в %)
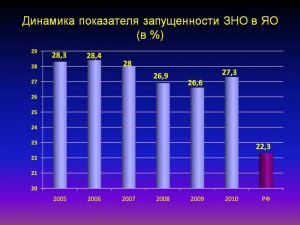
Динамика показателя запущенности ЗНО в ЯО
(в %)
Показатель смертности от ЗНО
среди регионов ЦФО
(на 100 тыс. населения )
«Злокачественные новообразования в России в 2010 году»
под ред. В.И. Чижова, В.В. Старинского, И.В. Петрова
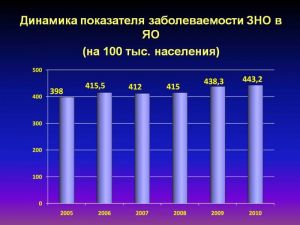
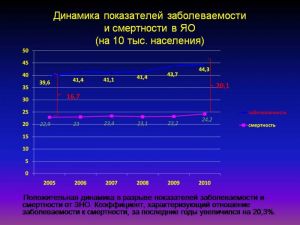
Динамика показателей заболеваемости
и смертности в ЯО
(на 10 тыс. населения)
Положительная динамика в разрыве показателей заболеваемости и смертности от ЗНО. Коэффициент, характеризующий отношение заболеваемости к смертности, за последние годы увеличился на 20,3%.
Структура смертности населения России от злокачественных опухолей (%)
Мужчины
Легкое – 29,0
Желудок – 14,5
Ободочная кишка–5,3
Прямая кишка – 5,1
Предстат. железа – 5,0
Поджелуд.железа – 4,6
Мочевой пузырь – 3,8
Пищевод – 3,4
Почка – 3,2
Печень – 2,9
Женщины
Молочная железа–17,4
Желудок – 13,0
Ободоч. кишка – 8,7
Легкое – 6,5
Прямая кишка – 6,3
Яичник – 5,7
Поджел.железа – 5,1
Шейка матки – 4,6
Лейкозы – 3,1
Печень – 2,7
Пути снижения смертности от злокачественных опухолей
Знание канцерогенеза
Ранняя диагностика злокачественного процесса
Совершенствование методов лечения злокачественных опухолей
Организация онкологической службы
Профилактическая работа
Механизмы канцерогенеза
С современной точки зрения рак является генетическим заболеванием (заболеванием генома клетки). Возникновение, темпы роста опухоли и ее прогрессия определяются изменениями структурных компонентов генома клетки. Эти изменения могут являться аберрациями, закрепленными в геноме, т.е. наследуемыми в поколениях, либо появляться de novo в клетке и стимулировать развитие опухолевого процесса.
Канцерогенез – это многостадийный процесс превращения нормальных клеток в злокачественные, который представляет собой цепь генетичес-ких и эпигенетических повреждений и заканчивается тем, что клетка пе-рестает отвечать на обычные рос-товые ограничения со стороны хозя-ина.
Канцероген-определение
Карцероген э то агент, который в силу своих физических или химических свойств может вызывать необратимые изменения и повреждения в тех частях генетического аппарата, которые осуществляют контроль над соматическими клетками, воздействие которого достоверно увеличивает частоту возникновения опухолей
Классы канцерагенов
Физические
Химические
Биологические
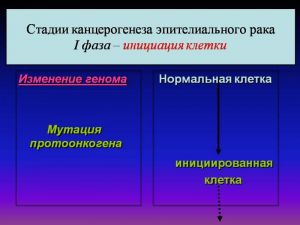
Стадии канцерогенеза эпителиального рака
I фаза – инициация клетки
Изменение генома
Мутация протоонкогена
Стадии канцерогенеза эпителиального рака
II фаза - промоция
Амплификация генов и другие геномные изменения
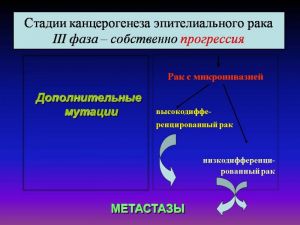
Стадии канцерогенеза эпителиального рака
III фаза – собственно прогрессия
Дополнительные мутации
Опухолевая клетка отличается
Неконтролируемой пролиферацией
Нарушением дифференцировки
Нарушением в программе смерти (апоптозе)
Устойчивостью к воздействиям
Способностью к инвазии
Способностью к неоваскуляризации
Способностью ускользать от имунного ответа
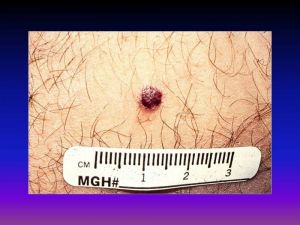
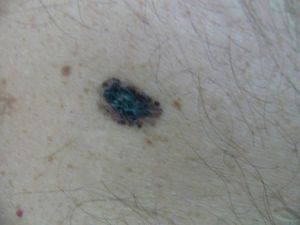
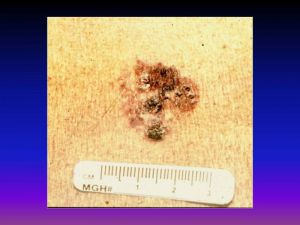
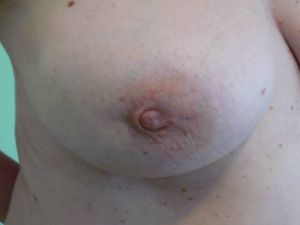
Предраковые заболевания кожи
Облигатные:
- пигментная ксеродерма
- болезнь Боуэна
- эритроплазия Кайра
- болезнь Педжета
Факультативные:
- поражения кожи RO
- радием, мышьяком < 6%
- туберкулезом кожи
- сифилис кожи
- старческая атрофия кожи
- старческий кератоз >10%
- кожный рог
- кератоакантома
- хронические язвы, свищи
- рубцы
- волчанка, хронический дерматит
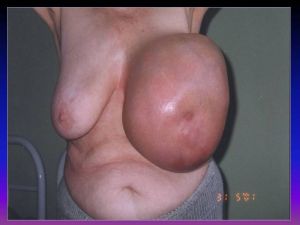
Классификация факторов риска рака молочной железы
Факторы, характеризующие функционирование репродуктивной системы организма:
Менструальная, половая, детородная, лакта-
ционная функции.
Гиперпластические и воспалительные забо-
левания яичников и матки.
Эндокринно-метаболические факторы, обусло-вленные сопутствующими и предшествующими заболеваниями:
Ожирение
Гипертоническая болезнь
Сахарный диабет пожилых
Атеросклероз.
Заболевания печени.
Заболевания щитовидной железы (гипоти –
реоз).
Дисгормональные гиперплазии молочных
желез).
Генетические факторы
РМЖ у кровных родственников (наследственные и се-
мейные РМЖ).
Молочно-яичниковый синдром (РМЖ и рак яичников в
семье)
Синдромы:
а) РМЖ + опухоль мозга
б) РМЖ + саркома
в) РМЖ + рак легкого + рак гортани +лейкоз
г) SBLA-синдром: саркома + РМЖ + карцинома коры надпочечников
Раковоассоциированные генодерматозы:
а) Болезнь COWDEN- множественная трихилема кожи +
рак щитовидной железы, аденоматозный полипоз, рак
толстой кишки + РМЖ
б) Болезнь BLOOM- аутосомальный наследственный гено-
дерматоз + РМЖ
Экзогенные факторы:
Ионизирующая радиация.
Курение.
Химические канцерогены, общие для всех локализаций опухоли.
Избыточное потребление животных жиров, высокока-
лорийная диета.
Группа повышенного риска
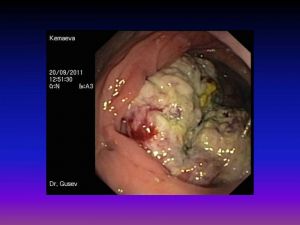
Предраковые заболевания желудка
Хронический атрофический гастрит до 15%
Б-нь Менетрие (гиперпластический гастрит) до 40%
Полипы (гиперпластический - 4%; аденоматозный - 75% )
Хроническая язва до 30%
Резецированный желудок
Факторы риска развития РТК
Питание
Наследственно-генетические факторы (от 6 до 18% всех РТК, частота РТК среди родственников 1 степени родства – 9%)
Полипы и полипоз ТК
Хронические воспалительные заболевания ТК
Влияние факторов внешней среды
Прочее
Факторы риска развития РТК (ESMO, 2006)
КРР у родственников
Семейный полипоз толстой кишки
Наследственный неполипозный КРР
Ранее перенесенный КРР или аденома
Неспецифический язвенный колит
Болезнь Крона
Группы риска развития рака толстой кишки
(американское проктологическое общество, 1999)
Группа низкого риска – лица старше 50 лет с отрицательным семейным анамнезом. ПРИ и проба на скрытую кровь в кале раз в год, раз в 5 лет – фиброколоноскопия или ирригоскопия
Группа среднего риска – лица , имеющие одного или нескольких родственников, страдающих РТК. Скрининг начинается с 40 лет по указанной схеме
Группа высокого риска – больные семейным полипозом, язвенным колитом, болезнью Крона. Ежегодная фиброколоноскопия с 12-14 лет
Пребластоматозные состояния пищевода
Пребластоматозные состояния пищевода
Местные особенности питания:
прием слишком горячей пищи и напитков
частое употребление мелкокостистой рыбы и жесткого мороженого мяса
Общие факторы:
Курение
Злоупотребление алкогольными напитками
Однообразное питание с недостаточным пот-реблением фруктов и овощей
Повышенное содержание нитрозаминов в же-лудочном соке
Возраст более 50 лет
Мужской пол
Химический фактор
Многократно повторяющееся воздействие вредных факторов приводит к возникновению хронического эзофагита, который является предраковым заболеванием пищевода. Причины его возникновения различны:
Пищевод Барретта -
приобретенное патологическое состояние, характеризующееся метапластическим замещением плоскоклеточного эпителия пищевода на cпециализирован-ный цилиндрический эпителий кишечного типа на фоне хронического дуоденогастроэзофагеального рефлюкса.
Метаплазия – патологичес-кая пролиферация, сопро-вождающаяся приобрете-нием клетками структуры и свойств иной ткани.
Дисплазия – морфологичес-кое понятие, нарушение структуры ткани, характери- зующееся патологической пролиферацией и клеточ- ной атипией
Степени дисплазии
1 степень- пролиферация эпите-лия без клеточного полиморфи-зма и без митозов.
2 степень- кроме резко выражен-ной пролиферации отмечается атипия части пролиферирующих клеток.
3 степень- сопровождается ати-пией большинства клеток. Ее рассматривают как рак in situ.
Рак in situ – патологически измененный участок тка-ни, в котором нормальный эпителий замещен атипи-ческими клетками, не про-росшими базальной мемб-раны.
Инвазивный рак – злокачес-твенная эпителиальная опухоль, проросшая база-льную мембрану, вызыва-ющая деструкцию окружа-ющих тканей, обладающая способностью к нерегули-руемому росту и метаста-зированию.
Фазы опухолевого роста
Этапы развития злокачественного процесса
Предопухолевые состояния
Доклинический этап развития опухоли
Период клинических проявлений опухолевого процесса
Доклинический этап развития опухоли
Время от момента возникновения первых опухолевых клеток до появления клинических симптомов
Длительность – от 2 до 8 лет
Опухоль 0,5-1 см – «малый» рак, выявить опухоль можно только при активных диагностических мероприятиях
При достижении опухоли массы в 1 грамм (1 см в диаметре) необходимо 30 удвоений, васкуляризация опухоли происходит к 20 удвоению (несколько миллиграмм) – с этого момента появляется способность к метастазированию
Основные причины запущенности онкологических заболеваний
Скрытое течение болезни
Несвоевременное обращение больного к врачу
Врачебные ошибки и длительное обследование больного
Особенности клинического течения онкологического заболевания
Непрерывное нарастание клинической симптоматики (однако возможны периоды временных улучшений, связанные с процессами адаптации организма к опухоли)
Изменения течения хронических процессов, проявляющееся в виде появления новых, непривычных для данного больного симптомов а также неэффективность ранее помогавшего лечения
Возможность существования первично-множественных синхронных и метахронных опухолей (> 6мес)
Причины позднего обращения больного к врачу
При наличии хронических заболеваний больному трудно уловить момент возникновения новой болезни
Боязнь узнать правду
Низкий социальный и культурный статус пациента
Обращение к «целителям», «экстрасенсам» с потерей времени на бесполезное «лечение»
Онкологическая настороженность характеризуется:
Знанием пребластоматозных (предраковых) состояний и факторов риска
Знанием начальной симптоматики наиболее частых локализаций опухолей
Знанием организации онкологической службы в регионе
Пониманием, что самоизлечение при раке не наблюдается
Врачебная диагностическая ошибка смертель-но опасна для жизни больного.
Научно-исследовательские онкологические Центры и институты России
МНИОИ (Московский научно-исследователь-ский онкологический институт) им. П.А.Герцена
ГУ ОНЦ РАМН им. Н.Н. Блохина (Москва)
НИИ онкологии им. Н.Н. Петрова (Санкт- Петербург)
НИИ в Ростове-на-Дону
НИИ в Томске
НИИ в Барнауле (филиал ОНЦ РАМН)
Положение о смотровом кабинете амбулаторно -поликлиничекого учреждения (приложение 1 к приказу Минздрава России №270 от 1997 г)
Работу в кабинете осуществляет средний медицинский работник, прошедший специальную подготовку по онкологии и имеющий соответствующий сертификат
Методическое руководство работой кабинета осуществляет районный онколог
Кабинет осуществляет:
доврачебный осмотр пациентов
проведение профосмотра пациентов на предмет раннего выявления хронических, предопухолевых и опухолевых заболеваний видимых локализаций
обязательное взятие у женщин мазков с цервикального канала и шейки матки
направление лиц с выявленной патологией к соответствующему специалисту
учет и регистрация проводимых профилактических осмотров
проведение санитарно-просветительной работы
Примечание:
профосмотр у женщин включает осмотр кожных покровов и видимых слизистых, осмотр и пальпацию молочных желез, щитовидной железы, живота, периферических лимфоузлов, осмотр в зеркалах шейки матки и влагалища, бимануальное исследование матки и придатков, пальцевое ректальное исследование прямой кишки у женщин в возрасте старше 40 лет и при наличии жалоб
профосмотр у мужчин включает осмотр кожных покровов и видимых слизистых, осмотр и пальпацию молочных желез, щитовидной железы, живота, периферических лимфоузлов, наружных половых органов, пальцевое исследование прямой кишки и области предстательной железы
Показатель качества обследования – выявление злокачественных новообразований основных
локализаций I и II стадий, одногодичной летальности не ниже среднереспубликанских показателей
текущего года
Положение об онкологическом кабинете (отделении) амбулаторно - поликлиничекого учреждения (приложение 2 к приказу Минздрава России №270 от 1997 г)
Онкологический кабинет организуется в соответствии с действующими штатными нормами данного учреждения и является его структурным подразделением
На должность врача кабинета назначается врач, прошедший специальную подготовку и имеющий соответствующий сертификат
Административно кабинет подчиняется руководству базового учреждения, а организационно-методически – онкологическому диспансеру
Кабинет осуществляет:
оказание консультативной и диагностической помощи больным со злокачественными новообразованиями и подозрением на них, при необходимости – направление больного в онкологический диспансер
лечение больных по рекомендациям онкологических диспансеров, институтов
диспансерное наблюдение
консультации и патронаж больных на дому
контроль за своевременной госпитализацией больных, анализ причин отказов в госпитализации
анализ и разбор диагностических ошибок с врачами амбулаторно-поликлинических учреждений
методическая помощь по организации профосмотров, диспансеризации больных с предопухолевыми и хроническими заболеваниями
Задачи онкологической службы
Учет онкологических больных и заболеваний
Анализ заболеваемости и смертности от злокачественных заболеваний
Обеспечение высококвалифицированной специализированной (стационарной или поликлинической) медицинской помощью онкологических больных
Осуществление диспансерного наблюдения за онкологическими больными
Анализ эффективности деятельности онкоучреждений
Разработка территориальных программ противораковых мероприятий
Основы противораковой борьбы
Сеть онкологических учреждений
Материально-техническая база (в т.ч. аппаратуры, реактивов, лекарственных средств и др.)
Кадры
Данные об уровне, динамике и структуре заболеваемости и смертности
Наличие методологии раннего выявления, диагностики и лечения онкологических больных
Взаимодействие с общей лечебной сетью
Санитарно-просветительская работа.
Основные медицинские документы, заполняемые на больных со злокачественными опухолями.
Контрольная карта диспансерного наблюдения (онко)- форма 030-6/У. «Медицинская карта амбулаторного больного»- 025-6/У- в ней регистрируют выявленное у больного злокачественное новообразование.
Выписка- ф. № 027-1/У из стационарной карты. Данные из нее вносят в медицинскую амбулаторную карту и контрольную карту диспансерного наблюдения.
Извещение на впервые выявленного больного со злокачественной опухолью (ф. № 090/У) заполняется в 2 экземплярах и в 3-дневный срок направляется в онкодиспансер, онкокабинет по месту проживания больго.
Протокол на впервые установленный диагноз злокачественной опухоли в IV стадии заболевания- ф. № 027-2/У. Заполняется в 2-х экземплярах, направляется в онкологический диспансер и ЛПУ по месту жительства больного
Основные показатели состояния онкологической помощи населению
Процент ранней и поздней диагностики
Одногодичная летальность
Процент морфологического подтверждения диагноза
Частота выявления опухолевого процесса на профосмотрах
Показатели выживаемости
ОБНОВЛЕНИЯ
ПОДПИСАТЬСЯ НА РАССЫЛКУ
ПРЕДМЕТЫ
- Анатомия
- Акушерство и гинекология
- БЖД, медицина катастроф
- Биохимия
- Биология
- Гистология
- Гигиена
- Генетика
- Диетология
- Дерматовенерология
- Инфекционные болезни
- Культурология
- Лабораторная диагностика
- Летняя практика
- Лучевая диагностика
- Медицинская информатика
- Микробиология
- Неврология
- Общественное здоровье
- Общий уход
О НАС
«Dendrit» - информационный портал для медицинских работников, студентов медицинских ВУЗов, исследователей и пациентов.
Ваш источник новостей и знаний о здоровье.