ПОДПИСАТЬСЯ НА РАССЫЛКУ
Рак легкого: клиника, диагностика, лечение.
Рак легкого — злокачественная опухоль, развивающаяся из покровного эпителия слизистой оболочки бронхов, эпителия слизистых желез или легочных альвеол, характеризующаяся быстрым ростом и метастазированием.
Рак легкого:
наиболее распространенная форма злока- чественных опухолей
Ежегодно в мире заболевает более 1 милли- она человек.
В 2010 году - 65% случаев зарегистрированы в индустриально развитых странах заболеваемость на 100 тыс. населения - 71,1 мужчины и 7,7 женщины.
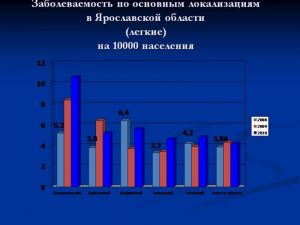
Рак легкого в России:
- Ежегодно заболевают 63-65 тыс. человек (более всего в Санкт-Петербурге: 109 на 100 тыс.)
- Стандартизованный показатель заболеваемости на 100 тыс. населения
- у мужчин - 63,6
- у женщин - 7,0
Возрастной интервал 50 – 65лет (59%)
Соотношение мужчин и женщин - 8:1
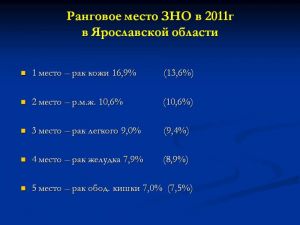
Ранговое место ЗНО в 2011г. в Ярославской области:
- 1 место – рак кожи 16,9% (13,6%)
- 2 место – р.м.ж. 10,6% (10,6%)
- 3 место – рак легкого 9,0% (9,4%)
- 4 место – рак желудка 7,9% (8,9%)
- 5 место – рак обод. кишки 7,0% (7,5%)
Смертность
Ежегодно в России от рака легкого погибает около 60000 человек, что составляет более 20% от всех умерших от злокачественных новообразований.
В структуре онкологической смертности мужчин рак легкого составляет более 31%.
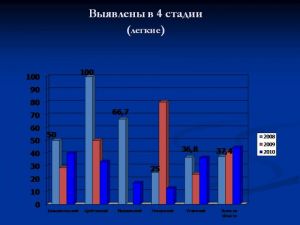
Удельный вес больных в IV стадии заболевания составляет в среднем 34,2%.
В 2010 году смертность мужского населения от рака легкого составила 60,8%.
Факторы риска возникновения рака легкого
I. Генетические факторы:
ПМЗО (лечение ранее по поводу злокачественной опухоли);
3 случая и более заболевания раком легкого у ближайших родственников.
II. Модифицирующие факторы:
Экзогенные
курение;
загрязнение окружающей среды;
профессиональные вредности.
Эндогенные
возраст старше 50 лет;
ХЗЛ (пневмония, туберкулез, бронхит, локальный пневмофиброз, заживший инфаркт легкого и др.).
Повышена заболеваемость раком легкого у рабочих никелевой и алюминиевой, сталелитейной, деревообрабатывающей и металлургической промышленности, керамического, асбестоцементного и фосфатного производства и т.д.
Рак легких развивается из эпителиальных клеток слизистой оболочки бронхиального дерева. Свойственные опухолевому процессу (рак легких) стадии аналогичны другим типам локализации: трансформация ( образование раковой клетки с измененным генотипом и потенциалом к неконтролируемому безудержному росту), промоция (приобретение трансформированной клеткой (или клетками) определенных опухолевых свойств: автономность, атипия, структурная и функциональная анаплазия), прогрессия ( бурный рост опухоли с образованием опухолевого узла и склонностью к метастазированию).
Гистологическая классификация ВОЗ, 1981
- Плоскоклеточный эпидермальный рак
- Аденокарцинома (ацинарная, папиллярная, БАР, солидный рак с образованием муцина)
- Железисто-плоскоклеточный рак
- Рак бронхиальных желез (аденокистозный, мукоэпидермоидный)
- Крупноклеточный (гигантоклеточный, светлоклеточный)
- Карциноидная опухоль
- Мелкоклеточный (овсяноклеточный, промежуточноклеточный, комбини-рованный овсяноклеточный)
ПЛОСКОКЛЕТОЧНЫЙ РАК
наиболее частая форма - отмечается более чем у 60% больных;
соотношение заболевших мужчин и женщин - 15:1;
более половины опухолей располагаются центрально
в основном у длительно курящих.
АДЕНОКАРЦИНОМА
составляет 20-26 % в структуре рака легкого;
значительно чаще, чем плоскоклеточный рак, встречается у женщин (соотношение мужчин и женщин 2:1);
располагается в 80% случаев в периферических отделах легкого;
характеризуется медленным ростом (размеры опухоли могут не меняться месяцами).
Бронхиоло-альвеолярный рак (БАР)
3,6% всех наблюдений рака легкого
разновидность аденокарциномы, которая одинаково часто встречается у мужчин и женщин;
«аэрогенное метастазирование»;
менее злокачественное течение и более благоприятный прогноз после хирургического лечения:
Мелкоклеточный рак легкого
Составляет примерно 20-25% всех видов рака легкого.
У 60% всех больных МРЛ к моменту постановки диагноза выявляют распространенный процесс, а 40% - локализованный.
По степени дифференцировки
Высоко дифференцированные формы
Умеренно дифференцированные формы
Низко дифференцированные формы
Недифференцированные формы
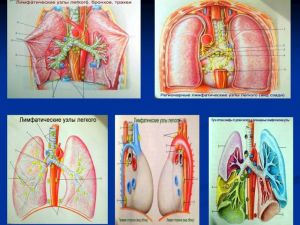
Пути метастазирования
- гематогенный,
- лимфогенный.
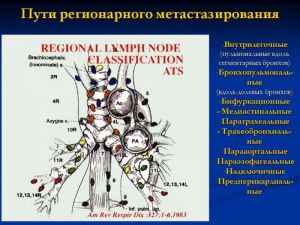
Пути регионарного метастазирования
- Внутрилегочные (пульмональные вдоль сегментарных бронхов)
- Бронхопульмональные (вдоль долевых бронхов)
- Бифуркационные
- Медиастинальные
- Паратрахеальные
- Трахеобронхиальные
- Парааортальные
- Параэзофагеальные
- Надключичные
- Предперикардиальные
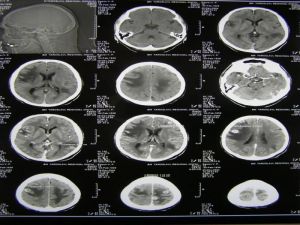
ЛОКАЛИЗАЦИЯ ГЕМАТОГЕННЫХ МЕТАСТАЗОВ РАКА ЛЕГКОГО
- ПЕЧЕНЬ (40%-50% случаев)
- КОСТИ (20-25% случаев)
- ГОЛОВНОЙ МОЗГ (15-20% случаев)
- НАДПОЧЕЧНИКИ
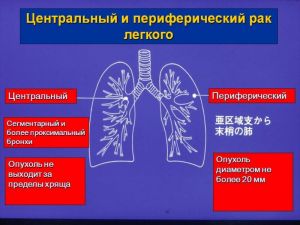
Клинико-анатомическая классификация злокачественных опухолей легкого
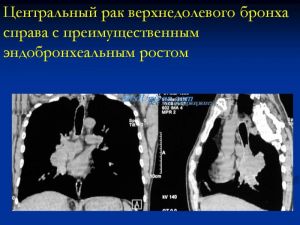
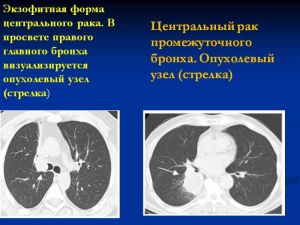
- Центральная форма (опухоль сегментарного, долевого и главного бронхов).
- эндобронхиальный
- перибронхиальный узловой
- перибронхиальный развтвленный
2. Периферическая (опухоль паренхимы легкого)
- круглая опухоль
- пневмониеподобный
- рак верхушки легкого (рак Пенкоста)
3. Медиастинальная: множественное mts поражение медиастинальных лимфоузлов без установленной локализации первичной опухоли в легком.
- Диссеминированная: множественное поражение (канцероматоз) легких без установленной локализации первичной опухоли в других органах.
- Мозговая, костная, печеночная и др.
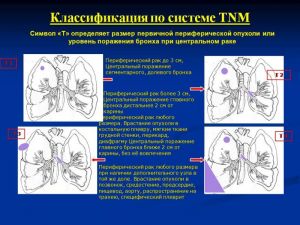
Классификация по системе TNM
Символ «Т» определяет размер первичной периферической опухоли или уровень поражения бронха при центральном раке
Т1 - Периферический рак до 3 см, Центральный поражение сегментарного, долевого бронха
Т2 - Периферический рак более 3 см, Центральный поражение главного бронха дистальнее 2 см от карины
Т3 - Периферический рак любого размера. Врастание опухоли в костальную плевру, мягкие ткани грудной стенки, перикард, диафрагму Центральный поражение главного бронха ближе 2 см от карины, без её вовлечения
Т4 - Периферический рак любого размера при наличии дополнительного узла в той же доле. Врастание опухоли в позвонок, средостение, предсердие, пищевод, аорту, распространение на трахею, специфический плеврит
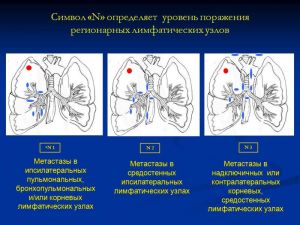
Символ «N» определяет уровень поражения регионарных лимфатических узлов
N1 - Метастазы в ипсилатеральных пульмональных, бронхопульмональных и/или корневых лимфатических узлах
N2 - Метастазы в средостенных ипсилатеральных лимфатических узлах
N3 - Метастазы в надключичных или контралатеральных корневых, средостенных лимфатических узлах.
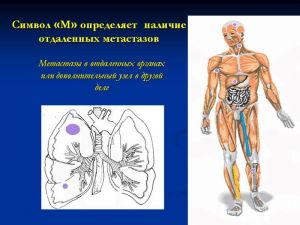
Символ «М» определяет наличие отдаленных метастазов - метастазы в отдаленных органах или дополнительный узел в другой деле.
1.Кашлевой синдром – Приступообразный изнуряющий сухой кашель с отделением мокроты.
2.Синдром патологических выделений – Слизистая гнойная мокрота, примесь крови в мокроте.
3. Синдром бронхопульмональной обструкции – Одышка, локальное ослабление дыхания при аускультации, обусловленное нарушением вентиляции участка легкого.
4. Синдром рецидивирующего пневмонита – клинико - рентгенологические и лабораторные проявления рецидивирующей пневмонии, обусловленные воспалением в ателектазе.
5. Болевой синдром – локальные боли в грудной клетке, не редко усиливающиеся при акте дыхания.
6.Синдром абсцедирования – Выраженная лихорадка, интоксикация, обильное отделение гнойной мокроты.
Симптомы связанные с прорастанием опухоли в соседние органы
Осиплость голоса
Компрессия пищевода, верхней полой вены, трахеи, симпатического нервного ганглия
Общие симптомы Интоксикация, паранеопластические синдромы. Одышка, слабость, повышение температуры, потеря веса.
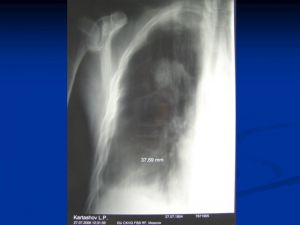
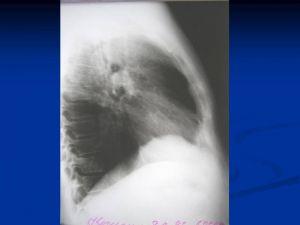
Клиника рака верхушки легкого (рак Пенкоста)
- 1 симптом – боль в руке и верхнем плечевом поясе
- Симптом Горнера
- Rg – затемнение верхушки легкого и деструк-ция I и II ребер
Диагностика рака легкого
ПРЕБЛАСТОМАТОЗНЫЙ И ДОКЛИНИЧЕСКИЙ ЭТАП
- Формирование групп риска и ежегодное диспансерное наблюдение и обследование
- I. Генетические факторы:
- ПМЗО (лечение ранее по поводу злокачественной опухоли);
- 3 случая и более заболевания раком легкого у ближайших родственников.
- II. Модифицирующие факторы:
- Экзогенные
- курение;
- загрязнение окружающей среды;
- профессиональные вредности.
- Эндогенные
- возраст старше 50 лет;
- ХЗЛ (пневмония, туберкулез, бронхит, локальный пневмофиброз, заживший инфаркт легкого и др.).
Среди основных лучевых методов исследования для выявления рака легких используются флюорография, рентгенография органов грудной клетки, рентгеновская компьютерная томография и реже магнитно-резонансная томография. Дополнительно могут применяться рентгеноскопия, бронхография, ангиография, диагностический пневмоторакс.
Инструментальные обследования проводятся по алгоритму:
1.Предворитнльный этап – флюорография, рентгенография легких.
2.Томографический этап – линейная томография.
3.Бронхологический этап –бронхоскопия.
4.Дифференциально тактический этап – применение методов инструментальной диагностики для определения стадии заболевания и дифференциальной диагностики.
Широкомасштабное распространение в России получила флюорография органов грудной клетки.
Однако необходимо признать главный ее недостаток: невысокий уровень чувствительности и точности. Опыт показывает, что доля ложноположительных и ложноотрицательных заключений достигает 30%. Кроме того, неоправданно высока лучевая нагрузка на пациентов и медицинский персонал. Поглощенная доза при флюорографии составляет более 0,25 мЗв.
Лучшей разрешающей способностью и меньшей лучевой нагрузкой (0,05 мЗв) обладает рентгенография органов грудной клетки.
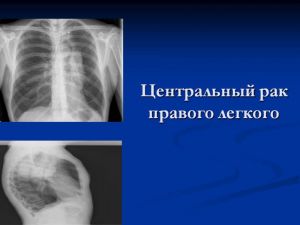
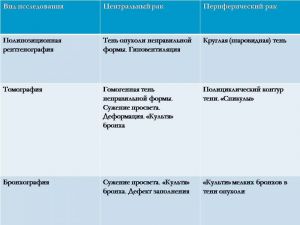
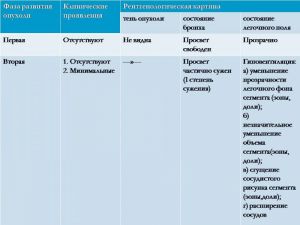
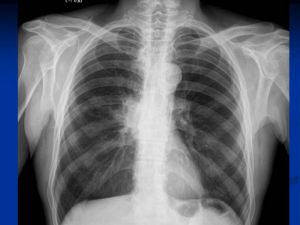
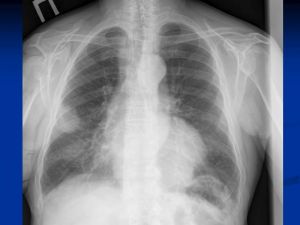
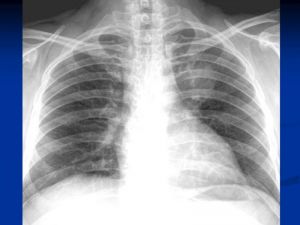
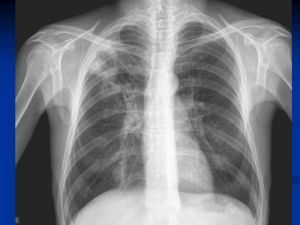
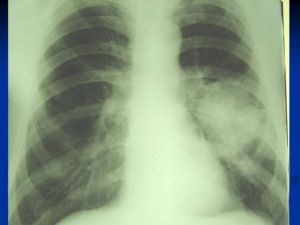
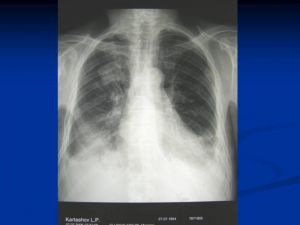
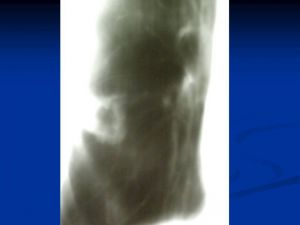
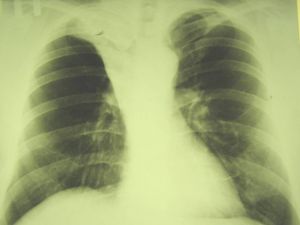
Рентгенологические признаки центрального РЛ
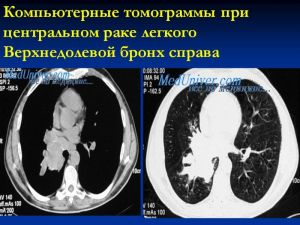
1.Шаровидный узел в корне легкого
2. Расширение корня легкого
3 Нарушение бронхиальной проходимости:
а. Усиление легочного рисунка у корня легкого
б. Обтурационная эмфизема
в. Ателектаз
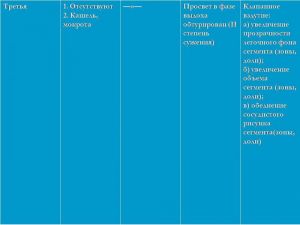
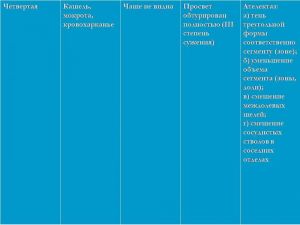
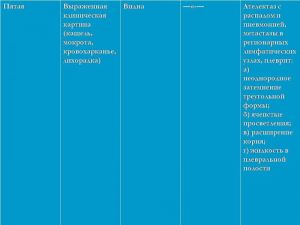
Опухоль на рентгенотрамме имеет вид гомотспного затемнения с четкими границами, в котором не виден легочный рисунок. Затемнение по расположению всегда, а по форме часто соответствует сегменту или доле легкого, но объем их, как правило, уменьшен. Опухоль главного бронха приводит к полному или почти полному затемнению всего легочного поля. Долевой или сегментарный ателектаз на боковой рентгенограмме имеет форму треугольника с вершиной, обращенной к корню легкого.
Участки легкого, расположенные рядом с зоной ателектаза, компенсаторно расширяются, что проявляется повышением и обеднением легочного рисунка (компенсаторная эмфизема). Другой особенностью, характеризующей ателектаз, является смещение средостения, диафрагмы и элементов корня легкого в сторону поражения.
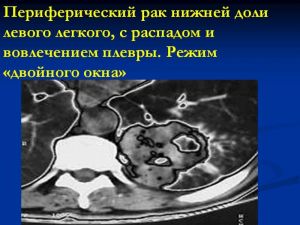
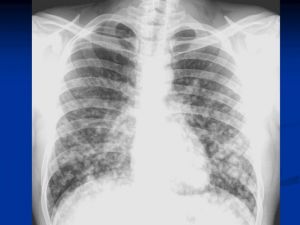
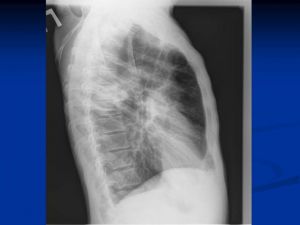
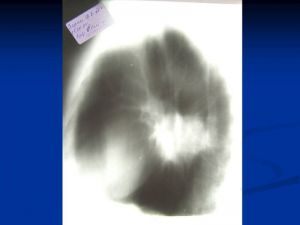
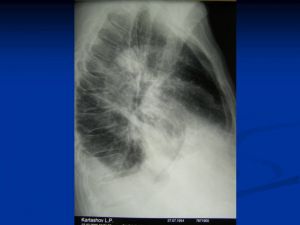
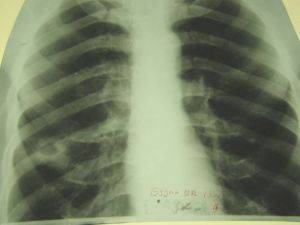
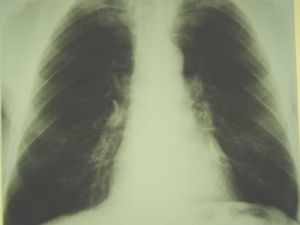
Классическая рентгенологическая картина периферического рака общеизвестна: шаровидной или сферической формы неоднородная тень с неровными, часто волнистыми (бугристыми), нечеткими контурами.
Важным скиалогическим признаком периферического рака являются нечеткие контуры опухолевого узла и наличие лучистых теней, направленных от него в легочную ткань. Образование "лучистого венчика", "шипов" вокруг опухоли связано с распространением ее вдоль стенок бронхов, лимфатических и кровеносных сосудов и отражает инфильтративный характер роста
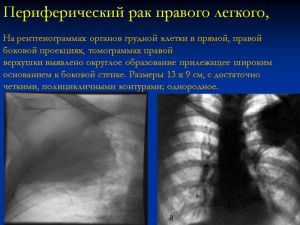
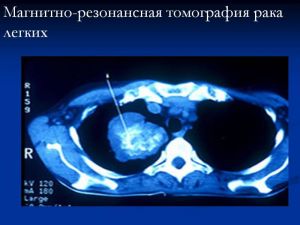
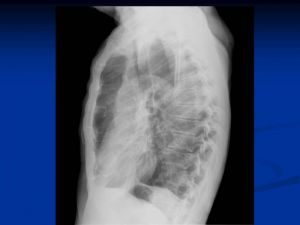
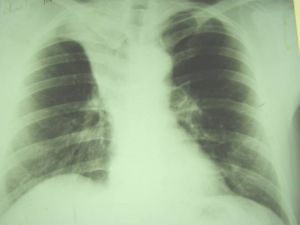
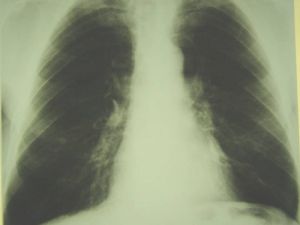
Периферический рак правого легкого.
На рентгенограммах органов грудной клетки в прямой, правой боковой проекциях, томограммах правой верхушки выявлено округлое образование прилежащее широким основанием к боковой стенке. Размеры 13 х 9 см, с достаточно четкими, полицикличными контурами; однородное.
Виды томографии легких
1. Рентгеновская томография легких – вариант рентгена легких - послойное изображение легких в продольном разрезе. Рентгеновская томография легких очень похожа на стандартный рентген легких и до сих пор используется для диагностики ряда заболеваний
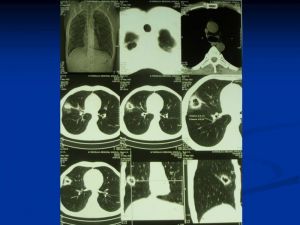
Рентгеновская компьютерная томография легких и средостения — метод послойного рентгенологического обследования, основанный на компьютерной реконструкции изображений, получаемых при круговом сканировании объекта узким пучком рентгеновского излучения. Исследование занимает несколько минут. Компьютерная томография может быть выполнена как в «легочном» режиме, так и в режиме изучения органов средостения. В «легочном» режиме на томограммах четко определяется расположение междолевых щелей и межсегментарных перегородок, состояние главных, долевых и сегментарных бронхов, различных калибров легочных сосудов. При исследовании средостения на фоне жировой клетчатки, хорошо видны трахея, сердце с его камерами, восходящая и нисходящая части аорты, верхняя полая вена, отделы общего ствола и крупных ветвей легочной артерии, а также внутригрудные лимфатические узлы. Специальной подготовки не требуется.
При обследовании больного с раком легкого рентгеновская компьютерная томография преследует следующие задачи:
1. Уточнить наличие и солитарность образования, выявить возможные метастазы;
2. Изучить размеры, структуру, плотность и контуры опухоли;
3. Определить взаимоотношение неопластических масс с окружающими морфологическими структурами корня легкого и средостения;
4. Уточнить возможное происхождение опухоли;
изучить изменения легочной ткани;
5. Выявить поражение лимфатических узлов средостения.
Диагностика центрального рака легкого (обязательные методы исследования)
- Общеклинические методы (анализ крови, исследование мокроты на атипичные клетки)
- Рентгенография органов грудной клетки в двух проекциях (прямой и боковой).
- Томография в срезе бифуркации трахеи в прямой, боковой и двух косых проекциях
- Бронхологическое исследование с щипковой биопсией
- Цитологическое исследование
Диагностика периферического рака легкого (обязательные методы исследования).
- Общеклинические методы
2. Рентгенография органов грудной клетки в двух проекциях (прямой и боковой).
3. Томография
- стандартная в прямой проекции (в срезе бифуркации трахеи ),
- прицельная в прямой и/или боковой проекции (в срезе патологической тени).
4. Контрастное исследование пищевода.
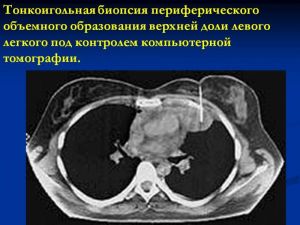
- Трансплевральная, трансторакальная пункция
- Бронхологическое исследование
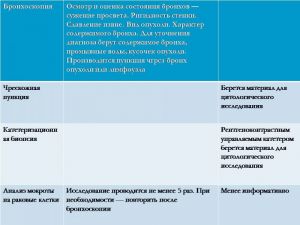
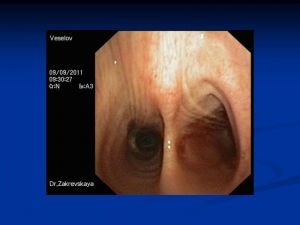
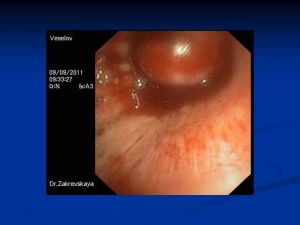
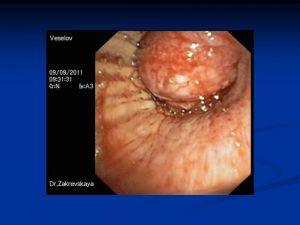
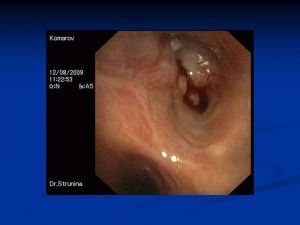
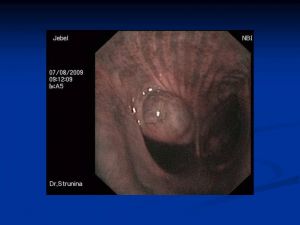
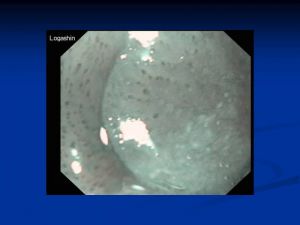
Бронхологическое исследование
Центральный рак
- отпечатки опухоли,
- прямая биопсия,
- транстрахеобронхиальная пункция лимфоузлов
Периферический рак
- смыв с бронхов,
- катетеризационная биопсия,
- зондирование бронхов под рентгенконтролем,
- транстрахеобронхиальная пункция лимфоузлов
Дополнительные методы
КТ органов грудной полости, брюшной полости, головного мозга
УЗИ органов грудной полости и брюшной полости
Ангиопульмонография
Радиоизотопное исследование: сцинтиграфия костей скелета и головного мозга
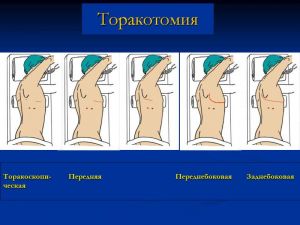
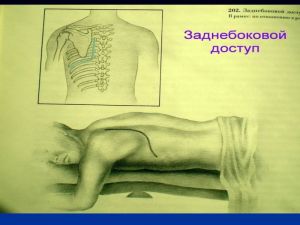
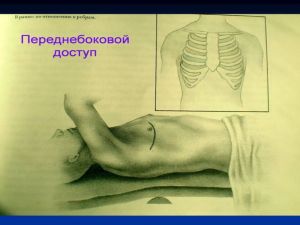
Хирургические методы: пункция или тотальная биопсия надключичных л/у, медиастиноскопия, торакоскопия, диагностическая торакотомия
Лечение рака легкого
В настоящее время при лечении рака легкого применяют хирургический, лучевой и химиотерпевтический методы лечения или сочетания их в различной комбинации.
Выбор метода лечения зависит от локализации, клинико-анатомических форм опухоли, стадии ее гистологической структуры и степени дифференцировки клеток, функциональных возможностей больного, особенно функции дыхания и сердечно-сосудистой системы.
Лечение РЛ
Вырабатывается коллегиально на основании общих и местных критериев.
Две группы:
Немелкоклеточный рак легкого
Мелкоклеточный рак легкого
Мелкоклеточный рак:
быстрое течение
быстрое метастазирование
хорошо реагирует на химиотерапию
Немелкоклеточный рак:
более торпидное течение
резистентен к химиотерапии и лучевой терапии
Хирургическое лечение оказывается эффективным в I, II и в некоторых случаях III стадии при плоскоклеточном раке легкого и аденокарциноме.
При недифференцированном раке легкого предпочтение должно быть отдано лучевому и лекарственному лечению.
Факторы неблагоприятного прогноза:
Наличие симптомов со стороны респираторной системы;
Большие размеры опухоли (более 3 см);
Все гистологические типы РЛ, кроме плоскоклеточного;
Mts поражение большого кол-ва л/у в пределах одного символа N (по TNM);
Инвазия сосудов;
Повышенная васкуляризация опухолевой ткани.
! Хирургический метод – основной в лечении больных раком легкого
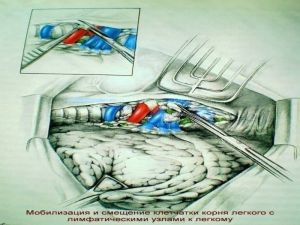
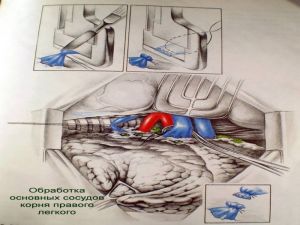
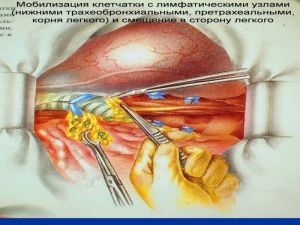
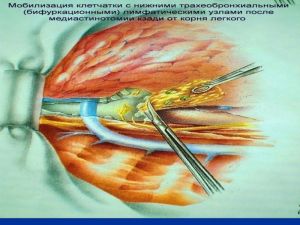
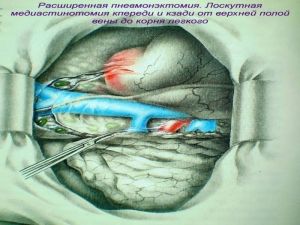
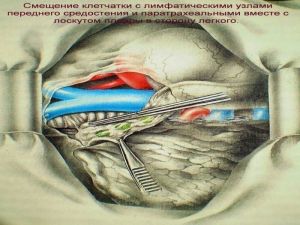
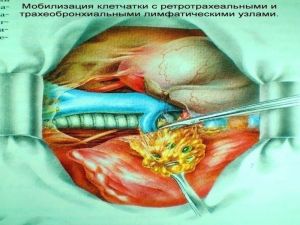
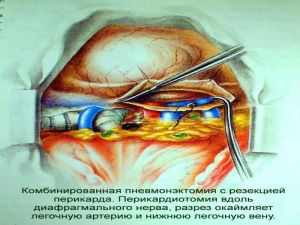
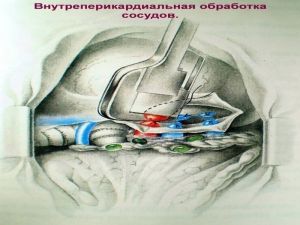
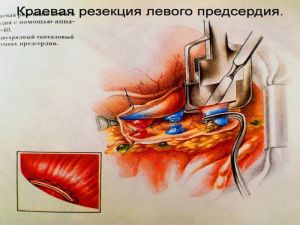
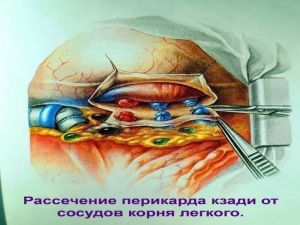
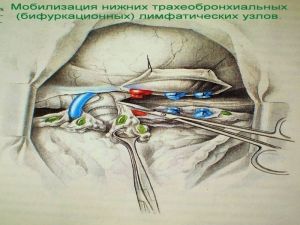
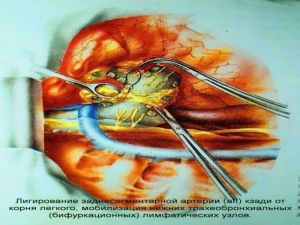
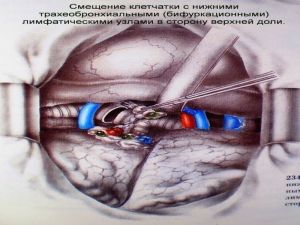
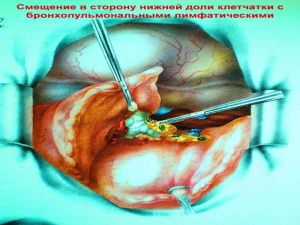
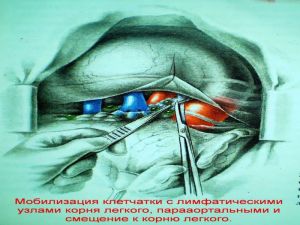
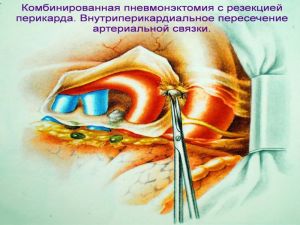
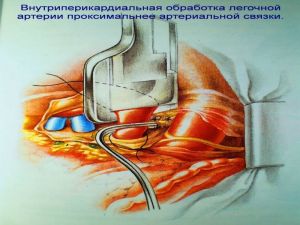
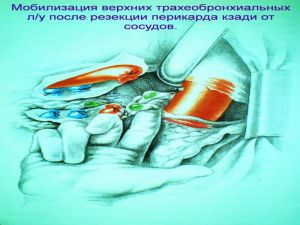
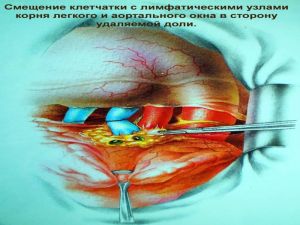
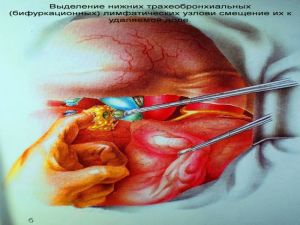
Современная стратегия хирургического лечения рака легкого адекватное (полноценное) выполнение медиастинальной лимфодиссекции, расширение показаний к комбинированным (расширенно-комбинированным) операциям.
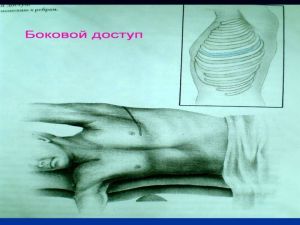
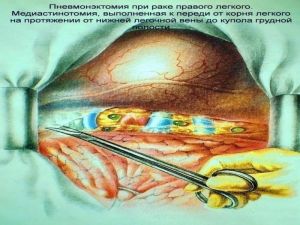
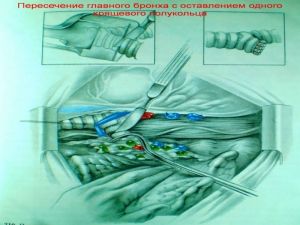
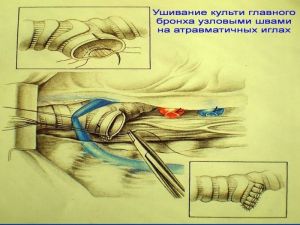
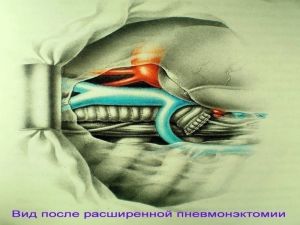
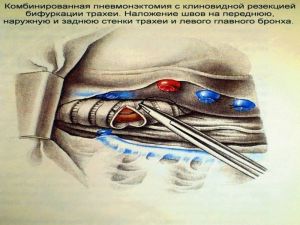
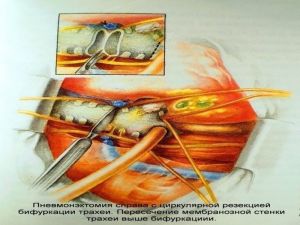
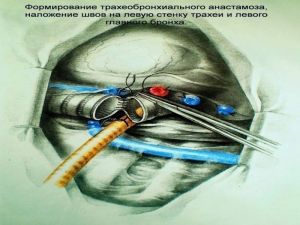
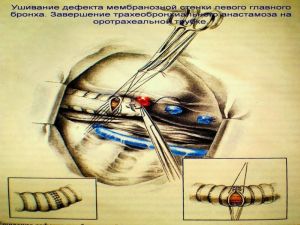
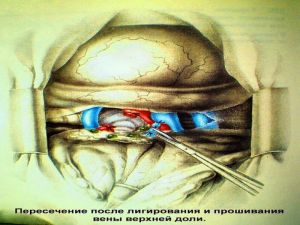
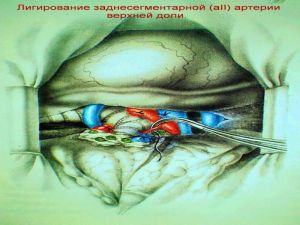
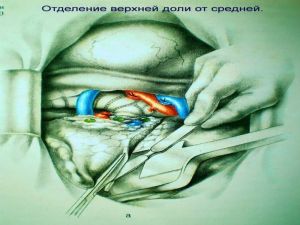
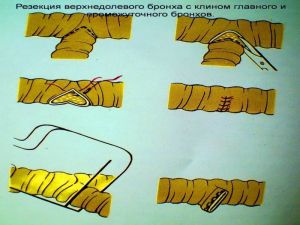
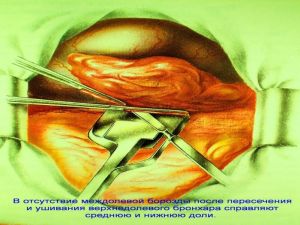
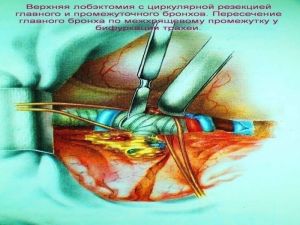
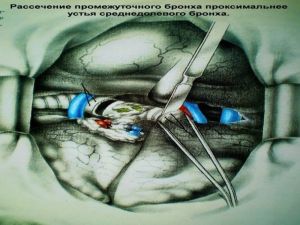
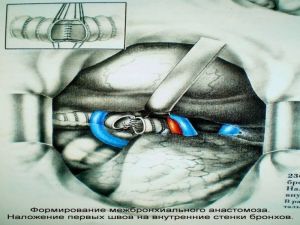
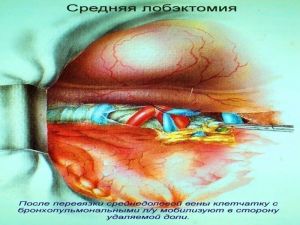
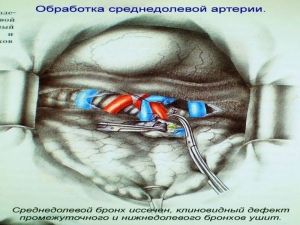
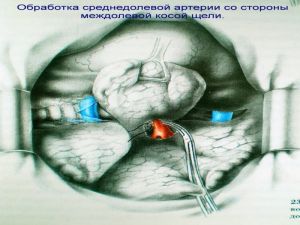
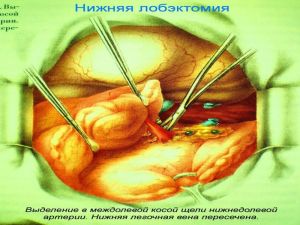
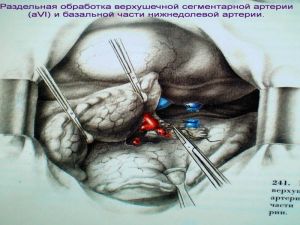
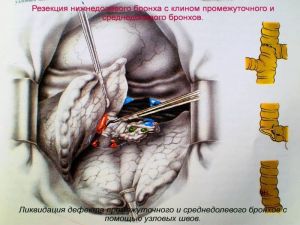
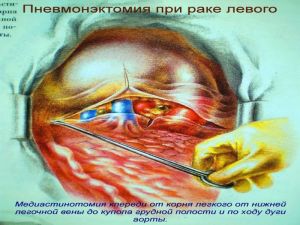
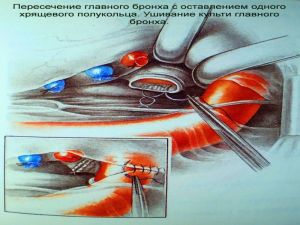
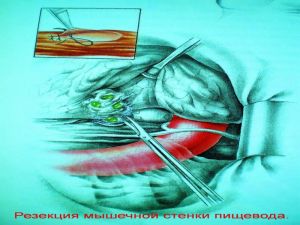
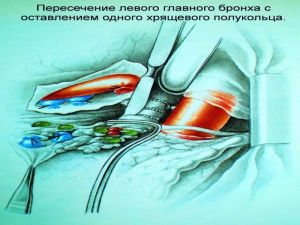
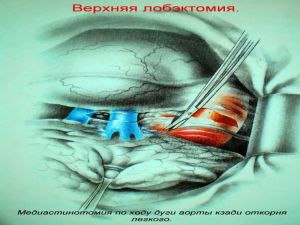
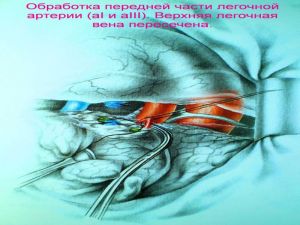
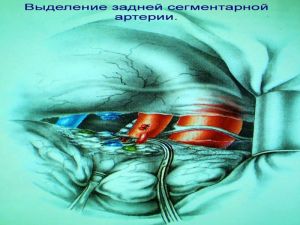
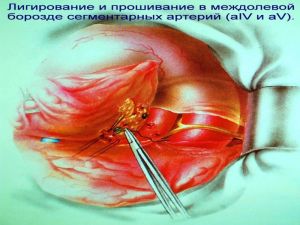
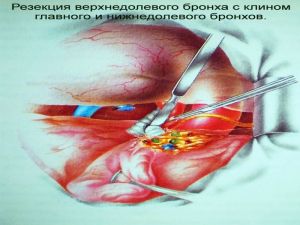
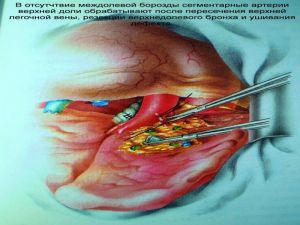
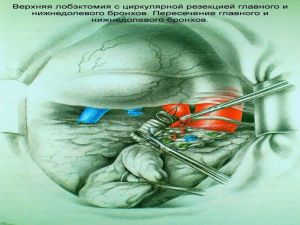
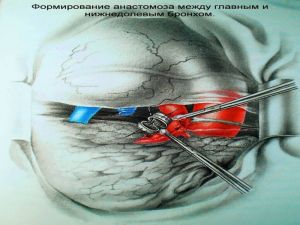
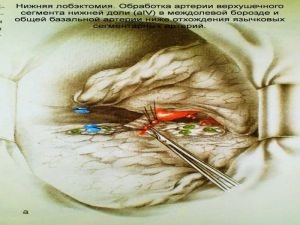
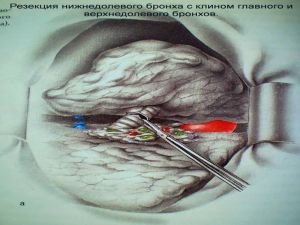
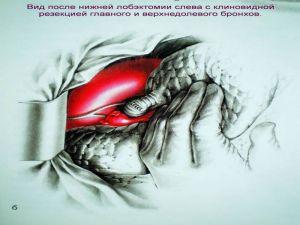
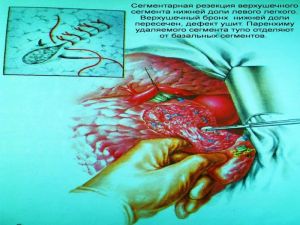
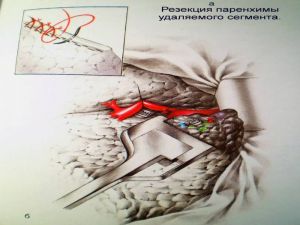
Хирургическое лечение заключается в удалении всего пораженного органа (пневмонэктомия), одной (лобэктомия) или двух (билобэктомия) долей.
Если локализация центрального рака легкого позволяет отсечь долевой бронх, отступив не менее 2 см от края опухоли, при отсутствии метастазов в прикорневых и трахеобронхиальных лимфатических узлах, то показана лобэктомия.
Большие возможности для этого имеются при периферическом раке.
Во всех остальных случаях показана пневмонэктомия с удалением бифуркационных, трахеобронхиальных
лимфатических узлов с жировой клетчаткой на стороне поражения.
При малодифференцированных формах рака показана пневмонэктомия из-за частого и более широкого метастазирования в регионарные лимфатические узлы.
Типы операций
типичная
расширенная
- по принципиальным соображениям
- по вынужденным показаниям
комбинированная
расширенно-комбинированная
Лучевая терапия как самостоятельный метод может быть проведена по радикальной или паллиативной программе.
Лучевое лечение по радикальным показаниям (СОД- 60-80 Гр) проводят больным, которым хирургическое лечение не показано в связи с распространенностью опухолевого процесса (проксимальный край опухоли менее 2 см. от бифуркации) или наличием выраженных сопутствующих заболеваний в фазе декомпенсации, либо при отказе от операции.
Облучение осуществляется через фигурные поля с захватом в зону облучения первичной опухоли, а также прикорневых, паратрахеальных и бифуркационных лимфатических узлов. Области ателектатически измененного легкого не включаются в зону облучения. При недифференцированных формах рака в зону облучения включаются надключичные области, все средостение, область противоположного корня. Недельная доза составляет 10 Гр. Суммарная очаговая доза составляет 60—70 Гр.
Лучевое лечение по паллиативным показаниям (СОД- 40-45 Гр) проводят больным
1) с опухолью более 7-8 см. в диаметре,
2) наличием синдрома сдавления верхней полой вены,
3) единичными отдаленными метастазами.
Широкое применение получила методика лучевой терапии расщепленным курсом. После подведения суммарной очаговой дозы 30 Гр делается перерыв на 3 недели, после чего к очагу подводится еще 40 Гр. Этот метод отличается лучшей переносимостью паллиативного лечения без снижения эффективности лучевого лечения.
Противопоказания к лучевой терапии
Общее тяжелое состояние больного
Анемия
Кахексия
Распад опухоли
Активный туберкулез легких
Плеврит
Множественные отдаленные метастазы
Комбинированный метод
Предоперационная лучевая терапия направлена на снижение биологической активности опухоли, уменьшение ее размеров, уничтожение субклинических метастазов в регионарных лимфатических узлах.
Облучение обычно проводится с использованием современных гамма-аппаратов и ускорителей легких частиц с энергией 15—25 МэВ средними фракциями по 5 Гр ежедневно в течение 5 дней до суммарной очаговой дозы 25 Гр, а оперативное вмешательство производится спустя 2—4 дня после окончания лучевой терапии.
В тех случаях, когда имеются сомнения в радикальности операции, прибегают к послеоперационной лучевой терапии, которую начинают обычно через 3—4 недели после операции с подведением суммарной очаговой дозы до 30—40 Гр при ежедневной дозе 2 Гр.
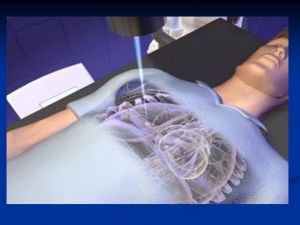
На сегодняшний день наиболее перспективным лечением рака лёгкого является радиохирургия Кибер Нож (CyberKnife), в основе которого лежит принцип применения сверхточного воздействия фотонов высокой мощности во время целевого поражения раковой опухоли и множественных метастазов в лёгких. Благодаря такой точности, раковые опухоли и метастазы уничтожаются без последствий для соседних здоровых органов.
Лечение рака легких с помощью радиохирургической системы КиберНож
Кибер Нож позволяет проводить лечение опухолей легких и органов средостения нехирургическим методом, что позволяет проводить лечение амбулаторно: без операции, без боли, без осложнений для окружающих здоровых тканей.
КиберНож новейшей модели - CyberKnife G4 - позволяет проводить безоперационное лечение опухолей даже в недоступных ранее для традиционной хирургии местах. КиберНож, обеспечивает уничтожение ДНК и РНК клеток опухоли., что дает возможность остановить рост опухоли и уничтожить опухолевые клетки не прибегая к физическому ее удалению и химиотерапии.
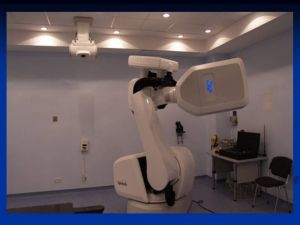
Последняя разработка компании ACCURAY (США) в области радиохирургии
Принцип действия КиберНожа основан на использовании излучения линейного ускорителя, установленного на роботе-манипуляторе, позволяющем проводить облучение из 1400 направлений. Используя последние достижения в компьютерной навигации, система слежения КиберНожа Synchrony позволяет облучать движущийся объект — опухоль легкого с высокой точностью без предварительно установленных в опухоль рентгенконтрастных меток, при этом погрешность составляет менее 0,5 миллиметра. Высокая точность при лечении минимизирует риск возникновения общих реакций и постлучевого фиброза легких.
КиберНож может лечить:
КиберНож может лечить:
*Периферический рак легких до 5 см (лечение окруженной легочной ткани периферической опухоли легкого до 5 см в диаметре)
*Метастазы рака легких
*Множественные метастазы рака легких
Преимущества применения КиберНожа при лечение рака легких:
Процедура лечения рака легких является безболезненной и бескровной . Проведение радиохирургического лечения возможно у тяжелых больных, которым противопоказано хирургическое вмешательство. Отсутствует необходимость в применении наркоза
Нет как такового периода восстановления/выздоровления или он очень короткий
КиберНож изменяет положение луча в зависимости от движений опухоли в легких пациента в процессе дыхания даже в момент лечения. Отслеживание проходит в режиме реального времени
в отличие от традиционной лучевой терапии, традиционной хирургии, КиберНож сводит к минимуму вред для окружающих здоровых тканей
множество лучей направляются на опухоль рака легких с точностью до одной десятой миллиметра
возможность пролечить с помощью КиберНожа множественные метастазы рака легких во время одной процедуры .
Кибер Нож применяется при :
*Немелкоклеточный рак лёгкого (аденокарцинома, плоскоклеточный, железистый рак легкого)
*Единичные и множественные метастазы рака легких
*Мезотелиома плевры
*Тимомы
*Саркомы легкого
Возможности химиотерапии рака легкого определяются в первую очередь гистологическим типом опухоли.
В связи с этим особо выделяется мелкоклеточный анапластический рак легкого, отличающийся крайней злокачественностью течения, склонностью к ранней генерализации процесса и в то же время высокой чувствительностью к химиотерапевтическим (и лучевым) воздействиям.
Остальные гистологические типы-плоскоклеточный (эпидермоидный), крупноклеточный и аденокарцинома отличаются малой чувствительностью к химиотерапевтическим воздействиям.
Химиотерапия
Как самостоятельный метод применяется при запущенном раке легкого и при наличии противопоказаний к хирургическому лечению.
При мелкоклеточном раке легкого проводят 2-3 курса неоадъювантной полихимиотерапии, затем выполняют пульмонэктомию, после чего проводят еще 6 курсов адъювантной полихимиотерапии.
Значительно улучшить результаты лечения рака легких позволяют применение медицинские технологии последнего поколения: таргет-терапия и цитокинотерапия. Особенно клиническую перспективу имеют цитокины последнего поколения (генно-инженерный ФНО – Фактор Некроза Опухоли-тимозин альфа 1). В отличие от мононаправленных и дорогостоящих таргетных препаратов, современные цитокины (Рефнот, Ингарон) устраняют большинство типов раковых клеток, максимально проникают через все физиологические барьеры организма и тем самым эффективно противодействуют образованию и распространению метастаз и микрометастаз. Данный метод в настоящее время используется как в сочетании с химиотерапией, так и в качестве самостоятельной терапии.
Группы пациентов по распространенности и подходам к лечению
- Больные с резектабельными опухолями легкого (ст I,II, иногда III) – хирургическое лечение. При противопоказаниях к хирурги-ческому лечению – ЛТ с целью излечения. Адьювантная ХТ улучшает выживаемость.
- Пациенты с местнораспрост-раненными формами (T3-4,N2-3): комплексное лечение – сочетание ХТ с ЛТ у пациентов с нерезектабельными опухолями. Хирургический компонент применим в сочетании с до- и послеоперационной ХТ или ХЛТ для отдельных пациентов с опухолью T2-3.
- Пациенты с отдаленным метаста-зированием, выявленным на момент постановки диагоза: ЛТ и ХТ для симптоматического лечения (лучшие показатели выживаемости у пациентов с метастазами ограниченными одной локализацией).
Немелкоклеточный рак легкого
Хирургическое лечение (резектабельные опухоли — I, II и частично III стадии заболевания с N2 согласно ТNМ-классификации).
Лучевая терапия у «неоперабельных» больных.
Послеоперационная радиотерапия при N2, М1.
Высокодозная лучевая терапия на грудную клетку (в случае ее потенциальной переносимости больным).
Локальная лучевая терапия, химиотерапия в случае удовлетворительного состояния больного.
Мелкоклеточный рак легкого
- Ограниченная (локализованная) стадия заболевания при удовлетворительном состоянии больного: высокодозная комбинированная химиотерапия или облучение грудной клетки.
- Распространенная стадия при удовлетворительном состоянии больного: высокодозная комбинированная химиотерапия. В случаях регресса (резорбции) опухоли на фоне химиотерапии вне зависимости от стадии заболевания производят профилактическое облучение голового мозга.
- Исходно неудовлетворительное состояние больного вне зависимости от стадии заболевания: модифицированная (по дозам) полихимиотерапия, паллиативная лучевая терапия.
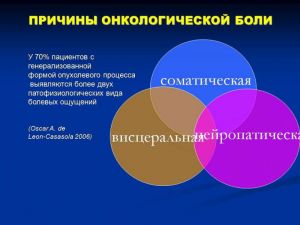
Симптоматическое лечение хронического болевого синдрома у больных раком легких
Проблема обезболивания у больных с генерализованными формами ЗНО не решена в экономически развитых странах и Россия не является исключением
Недостаточность знаний о нейрофизиологии боли
Недостаточность знаний клинической фармакологии опиоидных и неопиоидных анальгетиков короткого и продленного действия
Опиоидофобия среди медицинских работников и пациентов
Сложная процедура учета и контроля опиоидных анальгетиков
Экономические причины
Проблема обезболивания у онкологических больных не решена даже в экономически развитых странах и Россия не является исключением. Причины этого не только финансовые. Недостаточная информированность врачей и пациентов о нейрофизиологии боли, о клинической фармакологии анальгетиков рождает непрофессионализм и опиоидофобию с одной стороны и безответственные назначения токсичных доз ненаркотических и наркотических препаратов с другой.
Алгоритм терапии хронической боли
- Выявление типа болевого синдрома
- Оценка интенсивность болевого синдрома
- Оценка физического и психического состояния пациента (сопутствующие патологии, возраст и т.д.)
- Выбор оптимального неинвазивного препарата
- Мониторинг эффективности анальгетической терапии и ее коррекция
- Профилактика и коррекция побочных эффектов
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Хирургический метод 5 летняя выживаемость - 25- 40%
На длительность жизни больного оказывает влияние степень распространенности процесса,
морфологическое строение опухоли легкого и степень дифференцировки.
при I стадии более 5 лет живут 48,5%, при II стадии— 41,3% и при III стадии—18,4%.
При наличии плоскоклеточного рака легкого более 5 лет живут 34% больных, железистого— 33,3%. При недифференцированном раке выживаемость составила всего 7,7%.
Лучевая терапия позволяет улучшить состояние больных, продлить их жизнь.
Средняя продолжительность жизни больных после лучевого лечения составляет
16,7—18,9 месяца, достигая 2—3 лет, а иногда 5 лет (10%).
Комбинированная химиотерапия при мелкоклеточном раке легкого позволяет получить выраженный непосредственный эффект у 75% больных, причем у 25—45% достигается полное исчезновение всех клинических признаков заболевания.
Средняя продолжительность жизни составляет 8—13 месяцев. Только больные, у которых удается
получить полную клиническую ремиссию, имеют реальные шансы на удлинение жизни до 2 и более лет.
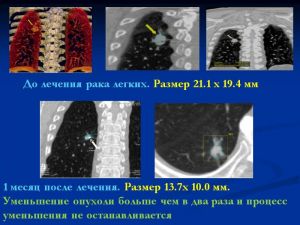
Очевидно, что метод низкодозовой спиральной компьютерной томографии значительно повышает вероятность выявления опухолей легкого маленьких размеров, что в свою очередь положительно сказывается на результатах лечения и, скорее всего, на пятилетней выживаемости больных.
Профилактика
Борьба с факторами риска
Повышение онкологической настороженности и грамотности населения
Массовые профилактические осмотры
Лечение хронических заболеваний легких.
ОБНОВЛЕНИЯ
ПОДПИСАТЬСЯ НА РАССЫЛКУ
ПРЕДМЕТЫ
- Анатомия
- Акушерство и гинекология
- БЖД, медицина катастроф
- Биохимия
- Биология
- Гистология
- Гигиена
- Генетика
- Диетология
- Дерматовенерология
- Инфекционные болезни
- Культурология
- Лабораторная диагностика
- Летняя практика
- Лучевая диагностика
- Медицинская информатика
- Микробиология
- Неврология
- Общественное здоровье
- Общий уход
О НАС
«Dendrit» - информационный портал для медицинских работников, студентов медицинских ВУЗов, исследователей и пациентов.
Ваш источник новостей и знаний о здоровье.